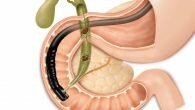
Если наблюдается прогрессирующее распространенное поражение печени с выраженным фиброзным узлообразованием в паренхиме и обструкция внепеченочных желчепроводящих путей, диагностируется вторичный билиарный цирроз печени (ВБЦП). Основные симптомы — выраженная желтуха, кожный зуд, жар, боли справа в подреберье. Для постановки диагноза и оценки состояния печени проводятся анализы крови, мочи и кала, УЗИ, холангиография, биопсия, эндоскопическая холангиопанкреатография печени. Основа лечения — прием медикаментов, диета, хирургическое устранение поврежденных участков холедоха.
Общие сведения
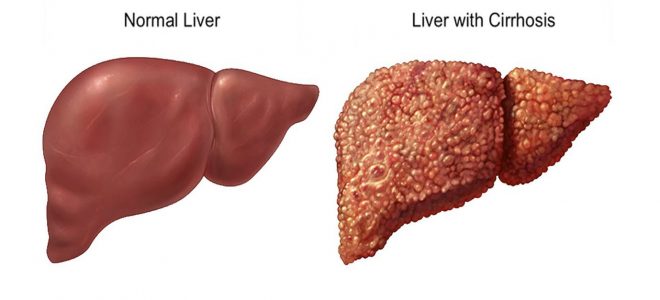
Вторичный билиарный цирроз протекает в хронической форме. Патология связана с нарушением тока желчи по каналам, расположенным внутри и вне печени. По мере развития болезни происходит стремительное разрушение паренхимы печени с замещением поврежденных участков грубым фибрином. В результате наблюдается цирроз и прогрессирующая печеночная недостаточность.
Начальные стадии характеризуются печеночно-клеточной недостаточностью. По мере усугубления патологии, спустя 10—12 лет, появляются первые симптомы портальной гипертензии.
Вернуться к оглавлениюВ 15—17% случаев первопричиной развития ВБЦП выступает застой желчи. В группе риск находятся мужчины в возрасте 30—50 лет.
Причины
Недуг может развиться на фоне следующих патологий:
- атрезия, гипоплазия — врожденные аномалии развития желчных каналов вне печени, которые являются причинами появления цирроза у маленьких детей;
- холелитиаз;
- инициальный холестаз;
- сужения желчных каналов, как следствие перенесенной операции;
- доброкачественные новообразования, кисты;
- злокачественные опухоли поджелудочной железы, большого дуоденального сосочка, желчных протоков;
- лимфогранулематоз, лимфолейкоз, в результате которых происходит сдавливание желчных каналов увеличенными лимфоузлами;
- восходящий гнойный или первичный склерозирующий холангит.
Главным предрасполагающим фактором развития вторичного билиарного цирроза является рецидивирующий застой желчи в протоках. При полной обтурации желчных каналов без своевременного оперативного вмешательства смерть может наступить до развития цирроза.
Препятствуют току желчи также изменения паренхимы печени, вызванные воспалительными заболеваниями органа — гепатитами таких типов, как:
- токсический, когда печень поражается при лекарственном отравлении медикаментами с гепатотоксическим эффектом;
- вирусный, когда клетки органа атакуются гепатотропными агентами;
- алкогольный, когда печень поражается в результате усугубленного алкоголизма.
Механизм развития вторичного билиарного цирроза печени
Если длительный промежуток времени желчь застаивается в выводящих каналах на фоне холестаза, происходит повышение давление в желчных путях с последующим их отеком. Постепенно протоковые стенки истончаются, а желчь вытекает в окружающую печеночную паренхиму.
Под воздействием агрессивной жидкости развивается некроз тканей органа. Для восполнения пораженных участков начинает формироваться инертная фиброзная ткань. По мере усугубления процесса происходят цирротические изменения в печеночной паренхиме. Перерождение тканей может длиться от полугода до 5 лет.
Ускорить цирроз может присоединение вторичной бактериальной инфекции. Под ее негативным воздействием осложняется застой желчи с развитием вторичного билиарного цирроза с холангиогепатитом. Этот тип недуга часто сопровождается осложненной желчнокаменной болезнью, стриктурами желчевыводящих путей. Формирование вторичного билиарного цирроза не зависит от аутоиммунных реакций.
По мере развития цирроз осложняется портальной гипертензией, которая сопровождается варикозным расширением вен пищевода и желудка с риском открытия кровотечений. Терминальным состоянием считается устойчивая печеночная недостаточность, финалом которой является наступление печеночной комы.
Вернуться к оглавлениюСимптомы
Клиническая картина ВБЦП зависит от фоновой патологии, вызвавшей его развитие. Специфичными для всех случаев признаками являются:
- Кожный зуд, проявляющийся на ранних стадиях. Изначально характер — периодический, по мере усугубления — постоянный, интенсивный.
- Интенсивная желтушность кожи, слизистых, склер. Признак носит механический характер. Сопровождается обесцвечиванием каловых масс и темной мочой.
- Диспепсический синдром, проявляющийся отрыжкой, подташниванием, рвотой, диареей (реже запором).
- Признаки интоксикации: субфибралитет, потливость, озноб, снижение веса, вплоть до анорексии. Если присоединяется вторичная инфекция, температура подскакивает до 40 °C, больной лихорадит, сильно потеет. Такое состояние характеризуется кратковременностью и эпизодичностью.
- Развитие астено-вегетативного синдрома, проявляющегося слабостью, быстрой утомляемостью, снижением трудоспособности, неустойчивым настроением.
- Постоянные боли в правом подреберье с варьируемой интенсивностью — от обычного ощущения тяжести и дискомфорта до приступов желчной колики.
- Признаки геморрагического синдрома на фоне гемостатической дисфункции больного органа с постоянной кровопотерей. Проявляется геморрагической сыпью, бледностью кожи, образованием беспричинных синяков и гематом.
- Увеличение печени, которая пальпируется в виде уплотненного, неравномерного образования.
На последних стадиях появляются печеночные симптомы:
- телеангиэктазия с образованием сосудистых «звездочек»;
- покраснение ладоней, подошв (реже);
- расширение вен на внешней части живота;
- увеличение в объеме живота;
- атрофия мышц.
Диагностика
- оценка жалоб, анамнеза, истории болезни;
- физикальный осмотр: пальпирование, перкуссия живота;
- лабораторные и клинические исследования крови, мочи, кала, в т. ч. на скрытую кровь, сахар, биохимический состав, глисты, свертываемость и прочие показатели;
- специфичные тесты для оценки степени тяжести недуга;
- инструментальное обследование такими методами, как:
- УЗИ — для оценки размеров печени и селезенки, определения первопричины застоя желчи (камни, опухоли);
- ФЭГДС — визуальный осмотр пищевода и ЖКТ эндоскопом для выявления ВРВ, эрозий, язв;
- ретроградная холангиография — рентгенологическое исследование для оценки работы желчевыводящей системы и определения причин дисфункции посредством прямого введения контраста (чрескожно и чреспеченочно);
- биопсия печени — забор пробы поврежденных тканей для оценки степени и характера морфологических изменений;
- эластография — исследование печеночных тканей для определения степени фиброза (если биопсия невозможна).
Лечение
Терапевтическая схема подбирается в зависимости от типа цирроза печени, таким образом:
- тип, А лечится амбулаторно (в поликлинике);
- В — амбулаторно или в стационаре;
- С — стационарно.
В любом случае применяется комплексное лечение, включающее:
- Этиотропную терапию с воздействием на причину, вызвавшую вторичный цирроз билиарного типа с назначением:
- противовирусных препаратов (при вирусной интоксикации печени);
- запрет на употребление алкоголя, избавление от алкоголизма;
- отмена лекарств, вызывающих повреждения органа.
- Патогенетическую терапию с воздействием на процессы, вызванные циррозом.
Базисной терапией при ВБЦП является:
- Диетотерапия со столом № 5 с принципами:
- дробного питания;
- ограничением белка до 40 г/сут. (при печеночной энцефалопатии — до 0—30 г/сут.).
- курс поливитаминов, особенно группы В, а также минералов, фолиевой, аскорбиновой и липоевой кислот, интенсивным курсом;
- ферментная терапия препаратами, не содержащими желчь — для улучшения пищеварения;
- сокращение физнагрузок и психоэмоциональных напряжений по Чайлд-Пью (типы цирроза А, В) или постельный режим (тип С).
Консервативное
Терапия предполагает прием лекарств:
- для подготовки больного к операции;
- для улучшения качества жизни при невозможности проведения хирургической коррекции.
Назначаются следующие препараты:
- антибиотики — для угнетения патогенов или предупреждения присоединения бактериальной инфекции;
- гепатопротекторы — для улучшения работоспособности печени;
- витамины группы В, А, С, Е — для восполнения их содержания в организме;
- антигистаминные — против аллергии, зуда кожных покровов;
- транквилизаторы — успокаивающие средства.
Операция
ВБЦП лечится только хирургическим путем. Цель хирургического вмешательства — стабилизация и коррекция тока желчи путем восстановления проходимости желчевыводящих каналов. Исход операции — улучшение состояния пациентов, увеличение продолжительности жизни. Применяемые техники:
- холедохотомия с рассечением стенки ЖВП для извлечения камня;
- холедохостомия с выведением содержимого общего желчного канала через дренаж, вставленный в переднюю брюшную стенку;
- извлечение конкрементов из холедоха и желчных протоков экстракцией;
- бужирование эндоскопическим способом, когда производится расширение стриктур внепеченочных каналов при помощи бужа;
- стентирование эндоскопическим способом, когда холедох расширяется при помощи стента;
- баллонная дилатация желчных протоков путем введения раздуваемого баллона;
- трансплантация — пересадка части печени от близкого родственника, которая показана при невозможности выполнения других операций или отсутствия их эффективности.
https://youtu.be/auNKBkg7wEA
Вернуться к оглавлениюСимптоматическое
В основе лечения лежит купирование симптомов, вызываемых циррозом и его осложнениями. Медикаментозно лечатся:
- печеночная эцефалопатия;
- портальная гипертензия.
Диета
При ВБЦП больному приписывается строгая диета с суточным количеством употребляемых калорий — 2500—2900 ккал. Запрещается:
- жирная, жареная пища;
- специи, перец;
- холестериновые и молочные продукты;
- меда.
Разрешено употребление овощей и фруктов в приготовленном виде, а в свежем — в виде пюре и свежевыжатых соков. Принципы питания:
- дробный, частый прием пищи — до 5 раз в сутки;
- малые порции — до 350 г;
- обильный питьевой режим — 1,5—2 л/сут.;
- термическая обработка продуктов — варка на пару или в воде, реже — запекание;
- разгрузочные дни на овощах и фруктах — раз в 14 дней.
Если на фоне ВБЦП развился асцит, больного переводят на диету со столом № 10.
Вернуться к оглавлениюНародная медицина
Средства народной медицины рекомендуется принимать только после консультации с врачом и в качестве вспомогательной терапии, дополняющей медикаментозную терапию. В основе лежит употребление трав с противовоспалительным и желчегонным эффектом, растений со свойством активизации процессов обновления клеток. К таким травам-иммуномодуляторам относятся девясил, шалфей, дягиль. Действенные рецепты:
- Отвар из календулы. Залитые в 250 мл 2 ст. л. измельченных цветов нужно прокипятить на огне 10 минут. Отстоять отвар 30 минут в темном месте. Пить по 2 ст. л. трижды в сутки за 30 минут до еды.
- Настой на расторопше. Для приготовления нужно 1 ч. л. семян залить стаканом кипятка и настоять 30 минут. Пить по 100 мл трижды в день за 30 минут до еды. Курс — 14 дней.
- Березовый чай. Готовится напиток из 1 ст. л. березовых почек или 2 ст. л. измельченных сухих листьев в 500 мл кипятка и с 1 г соды (на кончике ножа). Чай должен настояться в течение 60 минут в теплом месте. Пить 4 р./сут. по 100 мл за 30 минут до еды.
Осложнения
- портальная гипертензия;
- варикоз вен внутренних органов;
- желудочно-кишечные и другие типы кровотечений;
- асцит;
- перитонит;
- печеночная энцефалопатия;
- гепатоцеллюлярная карцинома — рак;
- системные инфекции;
- абсцессы печени;
- пилефлебит, тромбоз воротной вены;
- тяжелая почечная недостаточность;
- печеночно-легочный синдром;
- печеночная гастропатия или колопатия — заболевание желудка или толстокишечного отдела;
- бесплодие.
Профилактика
Меры по недопущению развития ВБЦП следующие:
- правильное питание с отказом от жирного, острого, жареного;
- минимизация алкоголя;
- отказ от курения;
- своевременное устранение инфекционных заболеваний и предупреждение их проникновение в ЖВП;
- отказ от бесконтрольного приема лекарств;
- своевременная диагностика и излечение от таких болезней, как опухоли поджелудочной, инфекции желчных каналов.
Прогноз и выживаемость
Неустраненная обструкция ЖВП приводит к интенсификации цирроза с развитием тяжелых осложнений, резким ухудшением прогноза и сокращением срока жизни. Продолжительность жизни больного зависит от своевременности и качества оказанной медпомощи, первопричин закупорки ЖВП и возможности их устранения. После трансплантации возможен рецидив стриктур и цирроза.
 Печень Ещё один сайт на WordPress
Печень Ещё один сайт на WordPress 
 (Уже оценили: 8)
(Уже оценили: 8)