Отклонение печени, возникшее при внутриутробном поражении плода вирусами гепатита С и В, называется врожденный гепатит. Гепатит новорожденных диагностируется в течение первых 2-х месяцев жизни. Это очень опасное заболевание, при котором происходит увеличение печени, нарушение ее структуры, вплоть до некроза печеночной ткани и развития цирроза.
Что это такое?
Такое заболевание встречается у новорожденных нечасто, но характер протекания его тяжелый т.к. заражение происходит через кровь или сыворотку крови. Эта болезнь связана с поражением печени новорожденного вирусом гепатита. Заражение происходит не только после рождения, но и может возникнуть еще когда ребенок находится в утробе матери. Тогда поражение происходит через плаценту и у плода развивается воспаление печени, что позже приводит к изменению функций органа, вплоть до полного прекращения его работы. Это очень опасный недуг и при выявлении первых симптомов показана срочная госпитализация.
Вернуться к оглавлениюПричины, виды и пути заражения
Причиной, вызывающей этот недуг, является заражение грудничка или плода вирусом В или С. Зависимо от причин, вызвавших заболевание, врожденный вирусный гепатит у новорожденных имеет следующие типы:
- Гепатит В встречается нередко, и вызывается вирусом группы В. Инфицирование происходит от больной матери к плоду при беременности, если мать заболела на поздних сроках, а также при родах. Высока вероятность заражения, когда женщина носитель вируса и при беременности патогенный микроорганизм попадает через плаценту, и поражает плод.
- Врожденный гепатит С вызывается вирусом группы С и возникает намного реже. Вызвать его может инфицирование грудничка при проведении лечебных мероприятий — трансфузия крови и плазмы от инфицированного больного, проведение пункции, уколов не стерильными инструментами (инфицированных вирусом). Гепатит С у новорожденного имеет среднюю или тяжелую форму протекания. Вирусы В и С опасны тем, что они очень устойчивы и могут находиться в организме долгие годы, не проявляя себя. Внешняя симптоматика будет отсутствовать, но внутренние процессы разрушения печени прогрессируют, поэтому больной будет носителем такого недуга, не зная об этом. Присутствие в крови вируса В и С можно подтвердить только лабораторным методом.
- Фетальный гепатит вызывают такие заболевания матери: краснуха, ветряная оспа, осложненный грипп, цитомегаловирус, бактериальные патологии (сифилис), а также вызванные паразитами (токсоплазмоз). В случае когда мать во время беременности злоупотребляет алкоголем, принимает наркотики, высокие дозы медикаментов, у плода может развиться поражение печени.
Симптоматика врожденного вирусного гепатита
При внутриутробном заражении, дети рождаются с такой патологией с различными степенями ее развития. Симптоматика врожденного заболевания у детей грудничкового возраста имеет три характерных признака: интоксикация, обезвоживание, капиллярные кровоизлияния. Наблюдаются такие формы протекания отклонения:
- Безжелтушная — симптомы у новорожденных выражены слабо, отмечается вялость, апатичность, отказ от кормления, бледность кожи. При пальпации диагностируется увеличение печени и селезенки. Незначительная желтушность отмечается в конце первой недели, но, спустя несколько дней, проходит. Определить наличие вируса можно по каплям темной мочи на пеленках и лабораторным анализам крови и урины на печеночные ферменты.
- Преджелтушный период врожденного гепатита проходит с проявлением лишь нескольких симптомов (частое срыгивание, температура тела повышается незначительно) или признаки отсутствуют.
- Желтушная — возникает остро. У грудничков отмечаются симптомы интоксикации, значительно поднимается температура. Дети вялые, апатичные, часто срыгивают. Кожные и слизистые покровы приобретают желтый цвет. При нарушениях работы печени на коже ребенка появляются капиллярные кровоизлияния, кожа гиперемированная. Со стороны ЖКТ — диспепсические расстройства (диарея, вздутие). Нарастает обезвоживание, дети теряют в весе. При пальпации отмечается увеличение печени и селезенки. Поражается нервная система, что вызывает энцефалопатию.
Диагностика
Этапы диагностики:

К обязательным методам лабораторной диагностики относят общий анализ крови и мочи. Консультация терапевта, гастроэнтеролога и инфекциониста. Они соберут анамнез заболевания, семейный, аллергологический и эпидемиологический анализ. Также проведут пальпацию и перкуссию печени и живота (определение размеров органа и болезненность).
- Общий анализ крови — понижение лейкоцитов, увеличение числа моноцитов, понижение количества СОЭ. Повышенный уровень СОЭ и лейкоцитов подтверждают фульминантную форму или подключение инфекции бактериальной этиологии.
- Общий анализ мочи выявляет уробилин и желчные пигменты.
- Анализ крови на биохимические показатели. Повышается билирубин (прямой) и тимоловая проба, когда у больного желтушная форма. Если есть изменения в оттоке желчи, в анализе будет повышение холестерина и активности щелочной фосфатазы. Также будут повышены АлТ и АсТ, что подтверждает происходящие процессы распада клеток паренхимы печени. Еще выявляют снижение протромбина и повышение аммиака.
- Серологическое исследование крови (ИФА и РИМ) выявляют повышение IgM и IgG, что позволяет отслеживать протекание болезни.
- Маркеры вирусных гепатитов.
- ПЦР.
- УЗИ органов брюшной полости помогает определить величину печени, ее структуру и изменения, которые в ней происходят.
Лечение заболевания
Терапию детям с врожденными вирусными заболеваниями печени проводят только стационарно, куда они помещаются в зависимости от вида возбудителя. Таким образом возможно избежать перекрестной инфекции. Поддерживающее лечение при таком заболевании основывается на кормлении ребенка грудным молоком, устранении потери жидкости и электролитов (введение физиологического раствора). Проводят лечение, направленное на выведение токсинов из организма (сорбенты — «Смекта»), а также вводят глюкозу. При обесцвеченном кале новорожденному вводят парентерально витамины K, E, а со 2−3-й недели — витамин D3. Если уровень прямого билирубина высокий, показано назначение «Фенобарбитала». Также назначают короткие курсы (7−10 дней) глюкокортикоидов. При вирусном гепатите B и C назначают «Виферон» и «Циклоферон». Детям с врожденными вирусными гепатитами еще назначают гепатопротекторы («Эссенциале»).
Вернуться к оглавлениюВ чем опасность заболевания?
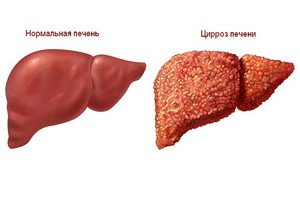
Опасность такого заболевания состоит в том, что оно быстро прогрессирует и, при неправильном или несвоевременном лечении, приводит к летальному исходу. Также одним из опасных осложнений для жизни ребенка является некроз печеночной ткани, что в дальнейшем приводит к циррозу. Длительность протекания заболевания может продолжаться от 2−4 недель и до нескольких месяцев. Это приводит к развитию холестаза. Характерными симптомами обострения болезни, является дефицит витамина К и витамина Е в организме ребенка, рахит и гипопротеинемия. Еще отмечают такие осложнения: повышение давления в портальных венах, приобретение гепатитом хронической формы течения, острая печеночная недостаточность, энцефалопатия, задержка в развитии.
Вернуться к оглавлениюПрофилактика и прогноз
Главным мероприятием в профилактике врожденного заболевания является своевременная диагностика. При первом подозрении на наличие заболевания, ребенка нужно обязательно положить в больницу на стационарное лечение. Активная профилактика врожденного вирусного гепатита проводится у детей сразу после рождения, а также у тех, чьи матери являются носителями антигена HBsAg. Прививки проводят три раза: сразу при рождении, через месяц и спустя полгода после второй вакцинации.
Обязательным пунктом в профилактике заболевания является обследование на ВИЧ-инфекцию, токсоплазмоз, гепатит B, разные типы герпеса, краснуху, цитомегаловирус и лечение женщин, которые относятся к детородному возрасту. Необходимо делать для профилактики прививки серонегативным женщинам (имеющие краснуху, гепатит В) и консультировать семейные пары. В женской консультации проводится обязательное обследование на венерические заболевания, делают скрининг для выявления HbsAg и TОRCH-инфекции.
Прогноз при врожденном заболевании в основном положительный. Смертность за последние годы составляет ниже 1%, но у новорожденных она выше. Наиболее опасно протекает тяжелая форма гепатита с быстрым развитием желтухи, прекомы и комы. Плохим признаком является снижение таких показателей, как АлТ и АсТ в острый период болезни, что указывает на наличие многочисленного некроза печеночных клеток.
 Печень Ещё один сайт на WordPress
Печень Ещё один сайт на WordPress 


 (Уже оценили: 7)
(Уже оценили: 7)