Воспалительные процессы в печени, что вызваны слабым оттоком желчи, называют холециститом печени. Он развивается одновременно с одноименным заболеванием желчного пузыря и характеризуется закупоркой просвета желчевыводящих путей. Заболевание требует незамедлительной терапии, что обычно проводится консервативными методами.
Что это такое?
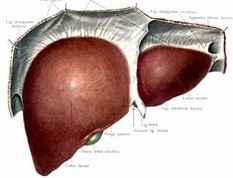
Печень является самой большой железой человеческого организма. Она берет участие в кроветворных процессах, производит гормоны и очищает организм от токсических веществ. Печень находится в тесной взаимосвязи с органами желудочно-кишечного тракта, кровеносной системой, желчным пузырем. Когда последний начинает работать плохо, в печени может развиваться холецистит. Заболевание может протекать в острой и хронической форме. Холецистит развивается из-за инфекции, когда желчь (что является стерильно чистым биоматериалом) насыщается патогенными организмами, что проникают в желчный с кишечника из-за нарушений его работы.
Вернуться к оглавлениюФормы и классификация
Как и большинство заболеваний, воспаление печени может протекать в острой и хронической форме. Острый холецистит печения является опасной патологией, что характеризуется формированием камней в мочевыводящих путях и в желчном пузыре. Соли кальция оседают на стенках органа, сужая его просвет, что со временем ухудшает работу. Когда камни из желчного проникают в желчные проходы, они способны спровоцировать закупорку просвета, в результате чего желчь не выходит должным образом. Это может вызвать острый перитонит, поэтому обостренная форма холецистита требует немедленного лечения.
Хроническая форма болезни является менее распространенной. Ей не характерно образование камней. Заболевание вызвано патогенными микроорганизмами или нехарактерными компонентами в желчи.
Холецистит вызывает диффузные поражения печени и желчного пузыря. Хронический тип заболевания можно условно разделить на:
- латентный холецистит;
- рецидивирующий;
- гнойный;
- язвенный.
Обострения может протекать в:
- легкой форме (дважды в год с редкими желчными коликами);
- средней форме (обострение 4 раза в 12 месяцев с 6-разовыми коликами);
- тяжелой форме.
По критерию формирования камней или других уплотнений холецистит классифицируют на:
- калькулезный;
- некалькулезный.
Заболевание может протекать катарально или с нагноениями.
Вернуться к оглавлениюПричины
Спровоцировать заболевание могут разные факторы:
- наличие патологических микроорганизмов (например, стрептококков, синегнойной палочки, грибков и т. д.);
- наследственная предрасположенность, что унаследовалась от родителей;
- воспаления;
- дестабилизация микрофлоры в кишечнике или мочевыводящих путях;
- несбалансированное или неправильное питание (много жиров, монодиеты и т.);
- ухудшение защитных механизмов иммунной системы;
- присутствие в рационе большого количества вредной канцерогенной пищи;
- малоактивное времяпрепровождение;
- нарушения работы эндокринной системы;
- беременность (из-за секреции большого количества прогестерона);
- структура печени.
Заболевание более характерно для женщин в возрасте после 40, у которых индекс массы тела превышает допустимые для здоровья нормы, образ жизни которых можно характеризовать как малоактивный.
Способствовать холециститу могут такие факторы:
- дуоденит;
- плохой иммунитет;
- истощение слизистых в желчном;
- проблемы с функциональностью печени;
- дуоденальный стаз в хронической форме и т. д.
Симптомы
Холецистит может сопровождаться такими синдромами:
- диспепсическим;
- болевым;
- интоксикационным;
- холестатическим;
- астеновегитальным.
Болезненные ощущения бывают приступообразными или длительными. При обострении обычно сильные боли появляются в правом подреберье и могут простреливать в спину, правое плечо и правую долю грудной клетки. Усилением болезненных ощущений могут сопровождаться стрессы, физическая активность, изменение рациона и т. д. Иногда боли появляются беспричинно.
Вернуться к оглавлениюТечение и виды проявлений хронического холецистита
Воспаление при холецистите развивается долго. Сначала появляются болезненные ощущения тупого приглушенного характера. Боли локализуются в правом подреберье и усиливаются после трапезы. Некалькулезный холецистит может характеризоваться:
- частой отрыжкой;
- ощущением горечи в ротовой полости;
- потерей аппетита;
- желтухой;
- тошнотой и рвотой;
- чувством тяжести в области солнечного сплетения.
Может появляться симптоматика нарушения работы органов желудочно-кишечного тракта, что обусловлено рефлекторным воздействием или инфекциями:
- урчит живот;
- метеоризм;
- изжога;
- поносы, что сменяются запорами.
Это может спровоцировать проблемы со всасыванием жиров, отчего развиваются вторичные заболевания.
Существует несколько разновидностей печеночных холециститов:
- кардиальный (появляются проблемы с сердечным ритмом);
- артрический (сопровождается неприятными ощущениями в суставах, для возникновения которых нет видимого повода);
- неврастенический (заболевание развивается на фоне симптомов, что характерны вегето-сосудистой дистонии или неврастеническим состояниям; больной жалуется на проблемы со сном, плохое самочувствие, перепады настроения и т. д.);
- субфебрильный (температурные показатели держатся в пределах 37-38 градусов, иногда сопровождаясь ознобом и признаками интоксикации);
- гипоталамический (признаками которого являются повышенное давление, тремор, тахикардия, слабость мышц и т. д.).

Хроническое течение холецистита состоит из 3 этапов:
- застойные процессы;
- меняется состав желчи;
- развитие воспалительного процесса.
Способствуют этим процессам:
- стрессы;
- аллергии;
- низкая двигательная активность и т. д.
Диффузные изменения печени
Диффузные изменения при хроническом холецистите являются распространенным явлением. В желчном и печени находятся очаги воспалительных процессов, что периодически обостряются. Болезнь не относится к первичным, так как она является следствием дискинезии мочевыводящих проходов или наследственных проблем.
Диффузные изменения не являются еще одним заболеваниям. Это термин, которым пользуются врачи-узисты для характеристики равномерных изменений ультразвуковой структуры печени. Степень выраженности диффузных изменений обычно высока, их легко отследить на мониторе при ультразвуковом исследовании.
Осложнения

Холецистит может усугубиться такими осложнениями:
- перфорация желчного пузыря (когда развивается некроз стенки органа);
- эмпиема (гнойный воспалительный процесс);
- эндоскопическая папиллосфинктеромия (развитие эмпиемы при наличии камней);
- абсцесс (нагноение органа и смежных тканей);
- гнойный разлитой перитонит (разрыв абсцесса и вливание гнойных масс в брюшную полость);
- панкреатит (воспалительный процесс в поджелудочной железе, что развивается из-за распространения инфекции кровью);
- гангрена (отмирание тканей органа);
- желтуха (пожелтение кожных покровов из-за закрытых желчных протоков, что развивается, когда желчь не может выйти из организма);
- свищи;
- холангит (воспаление внутрипеченочных и внепеченочных проток);
- печеночная колика;
- гепатит;
- биллиарный цирроз печени и т. д.
Диагностика
В первую очередь, чтоб определиться с дальнейшей диагностикой, врач проводит сбор анамнеза, осматривает пациента, проводит пальпацию брюшной полости. Пальпация помогает определить интенсивность и особенности болезненных ощущений. Далее специалист назначает лабораторные исследования:
- общий анализ крови (высокий уровень лейкоцитов и СОЭ);
- биохимия крови (изменения активности печеночных ферментов);
- исследования крови на уровень сахара;
- анализ мочи и каловых масс;
- желчная проба;
- анализ на наличие паразитов.
Кроме этого, необходимо проведение инструментальной диагностики:
- ультразвуковое исследование органов брюшной полости (определяют наличие камней, их особенности, локализацию воспаления, диффузное изменение органов);
- рентгенограмма с использованием контрастного вещества;
- дуоденальное зондирование (для анализа моторики желчного пузыря) и посевы желчи (на бактерии, инфекции);
- компьютерная томография;
- ЭГДС;
- электрокардиографическое исследование.
Целью диагностических процедур является постановка диагноза, выявление его причин и исследование первичной болезни, что спровоцировала холецистит (застой желчи, плохая моторика органов, нарушение структуры органов, паразитарное заражение, алкоголизм и т. д.).
Вернуться к оглавлениюЛечение холецистита печени
Холецистит требует применения комплекса терапевтических процедур, что направлены на облегчение болезненных ощущений, устранение симптомов, налаживание питания и т. д. Чтоб справиться с болезнью, используют такие способы лечения:
- терапия фармацевтическими препаратами;
- диета;
- налаживание режимных моментов;
- физиотерапия;
- санаторно-курортное лечение;
- хирургическое вмешательство (в крайних случаях).
Обычно терапия проводится амбулаторным путем, но в моменты обострения необходимо стационарное лечение.
Вернуться к оглавлениюРежим и диета
После приступа обострения больному пару суток можно только пить теплые напитки (чай, отвар из шиповника и т. д.). После этого разрешается вводить перетертую до пюре щадящую еду (каши, пюре из вареных овощей, слизистые супы). Дальше диета ограничивается только перечнем допустимых и запрещенных продуктов.
Помогут справиться с диффузными изменениями печени и желчного пузыря налаживание режима и диета. Питание при холецистите строго ограниченное. Нельзя есть насыщенные жиры, поэтому вредная еда или блюда, приготовлены способом жарки, должны быть исключены. Можно есть только свежие продукты либо приготовленные способом варки или на пару.
Есть нужно маленькими порциями 6 раз в сутки. Это поможет от перенагрузки органов пищеварения и желчного пузыря, что способствует нормализации оттока желчи.
Полезно ввести в рацион хлеб с отрубями, белки от яиц, овсянку, нежирные сорта рыбы и мяса, овощи, фрукты (не кислые). Диета запрещает есть жирные сорта мяса и рыбы, бобовые, колбасы, консервы и маринады. Следует отказаться от кофеиносодержащих, алкогольных напитков и сладостей.
Врачи настоятельно рекомендуют соблюдать диету 3 года после приступа.
Вернуться к оглавлениюЛекарственная терапия
Диффузная печень, изменения в которой произошли из-за холецистита, требует лечения медикаментозными средствами:
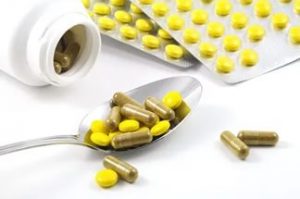
- препараты, что купируют боли (спазмолитики, например, «Дюспатин»);
- лекарства для дезинтокикации (внутривенные введения препаратов);
- средства для нормализации работы вегетативной нервной системы;
- средства, что помогут справиться с инфекцией (антибиотики широкого спектра действия, например, «Метронизадол», «Бисептол»);
- мочегонные лекарства;
- средства для нормализации иммунитета при иммунодефицитах («Тимоген»);
- иммуномодуляторы;
- адаптогены («Креон»);
- гепатопротекторы;
- антациды («Маалокс», «Фосфалюгель»).
Эти препараты помогут купировать печеночный приступ и устранить хроническое воспаление печени и желчного пузыря.
Вернуться к оглавлениюХирургическое лечение
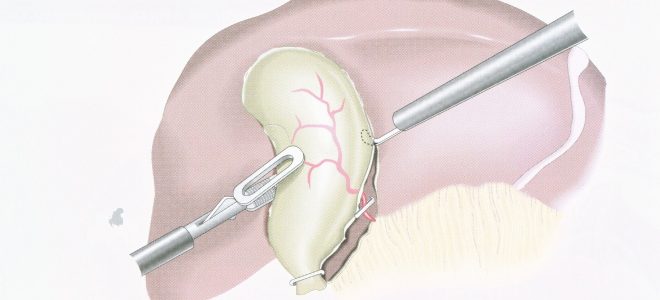
Хирургическое лечение холецистита является крайней мерой и используется только в таких случаях:
- развивается перитонит, а терапия симптомов не помогает за 2-3 часа (экстренная операция);
- лечение не дает результатов (плановая операция);
- в течение суток не удалось купировать симптомы (лапароскопия с микрохолецистомией).
После хирургического вмешательства есть вероятность развития постхолецистэктомического синдрома.
Вернуться к оглавлениюФизиотерапия и санаторно-курортное лечение
Санаторно-курортное лечение – это оздоровление искусственными и природными факторами. Больному показан щадящий режим, долгий сон. Ему показан щадящий режим в первую неделю, потом – тонизирующий, и перед выпиской – тренирующая терапия.
Если оттоку желчи ничего не препятствует, пациенту назначают бальнеотерапию и физиотерапевтические процедуры. Хронические воспаления лечат ваннами с разными химическими составами (минеральные, родоновые, хвойные, кислородные, азотные).
Используется грязетерапия и озокеритолечение.
Лечение народными средствами

Считается, что в народной терапии найдутся лекарства от любой болезни, диффузное поражение печени и желчного холециститом не является исключением. Не следует заниматься самолечением, все методы должны быть обговорены с лечащим врачом. В лечении используются:
- кукурузные рыльца (20 г травы запарить 200 г кипятка и пить 5 раз в сутки по 20 г перед трапезой);
- душица (20 г запарить 0,5 л кипятка и пить по 20 г 4 раза в сутки);
- подорожник (10 г запарить 200 г кипятка и пить в теплом виде на голодный желудок утром);
- корни одуванчика (10 г запарить 200 г кипятка и проварить треть часа, после чего пить по 100 г перед едой 3 раза в сутки) и т. д.
Профилактика и прогноз
Профилактические меры при холецистите в первую очередь заключаются в правильном питании:
- есть 6 раз в сутки;
- отказаться от запрещенных продуктов;
- не есть на ночь;
- режим приема пищи;
- питье до 2000 мл воды в сутки.
Профилактика может заключаться в:
- приеме гепатопротекторов;
- активном образе жизни;
- утренней зарядке;
- своевременной терапии других заболеваний и т. д.
Прогноз зависит от формы и запущенности заболевания. При неосложненном остром холецистите прогнозы хорошие, печень не сильно поддается диффузным изменениям и вероятность летального исхода невелика. Осложненный холецистит более опасен для жизни (смертность выше 2, 6%).
 Печень Ещё один сайт на WordPress
Печень Ещё один сайт на WordPress
 (Уже оценили: 5)
(Уже оценили: 5)