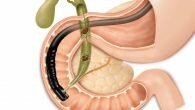
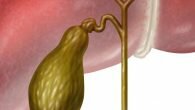
В медицине есть такое заболевание под названием опухоль Клацкина, которое характеризуется злокачественным образованием, сформированным из эпителиальной выстилки желчных ходов. Патология может наблюдаться в обоих желчных протоках или затрагивать только один. Еще такое отклонение известно, как холангиокарцинома. Недуг обнаружен сравнительно недавно и относится к редким отклонениям. В большинстве случаев опухоль диагностируется у представителей Южной и Восточной Азии и Японии. Заболеванию чаще подвержены люди старше 50-ти лет. Если своевременно не выявить опухоль, то она способна повредить кровеносные сосуды и спровоцировать тяжелые осложнения.
Общая информация
Чаще всего в желчных протоках диагностируется новообразование, которое еще именуется как воротная опухоль. Поражение происходит в желчных протоках с повреждением ворот печени. Из-за такой особой локализации усложняется лечебный процесс. Это связано с тем, что возле воротов и желчных протоков находится много больших сосудов. Если их травмировать, то нарушится процесс подачи крови в печень.
Холнгиокарцинома диагностируется после 50-ти лет, но нередко встречается у лиц моложе. Чаще патологии подвержены люди, которые страдают от склерозирующего холангита (воспаления желчных протоков) или имеющих кистозные образования в холедохе. Мужчины чаще страдают от такого недуга, нежели женщины. Патологический процесс отличается медленным прогрессированием, а метастазы проявляются на поздних стадиях. По этой причине заболевание не удается выявить своевременно, а человека невозможно спасти на последних стадиях. Но за последнее время количество выявлений пациентов с этим заболеванием увеличилось, что объясняется появлением компьютерной томографии.
Опухоль формируется из эпителиальных клеток, которые расположены внутри или снаружи печени. В большинстве случаев опухолевый процесс являет собою аденокарциному, лишь в редких случаях патология представлена в виде плоскоклеточного рака. Метастазы, как правило, распространяются на брюшную полость, печень, ворота внутреннего органа и лимфоузлы.
Вернуться к оглавлениюОсновные причины
На сегодняшний день медикам до конца известны следующие патологические причины возникновения такого новообразования:
- камни, образовавшиеся в мочевом пузыре и желчных протоках;
- воспалительные процессы, протекающие в хронической форме;
- патологии врожденного характера, определяющие правильность развития желчных протоков.
В зоне риска находятся люди с паразитарными инвазиями или кишечными заболеваниями. В ряд потенциальных больных входят люди, которые:
- злоупотребляют курением;
- употребляют спиртные напитки сверх меры;
- принимают наркотики;
- постоянно нарушают режим питания и употребляют вредную пищу в обильном количестве;
- работают с токсическими препаратами;
- подвержены вирусным инфекциям, особенно гепатиту.
В большинстве случаев патология диагностируется у больных, которые страдают от язвенного колита или склерозирующего холангита. Повлиять на развитие опухоли может генетическая предрасположенность, при которой у больного обнаруживается раковое образование в толстой кишке или желчном пузыре из-за генетического мутирования. При выявлении патологии, следует сразу же отказаться от всех вредных привычек, чтобы не усугублять проблему и не провоцировать осложнения.
Вернуться к оглавлениюСимптомы
На первых стадиях злокачественное новообразование крайне сложно выявить, поскольку оно не проявляется особыми признаками. Поэтому патология диагностируется поздно, когда у больного возникает нарушение в работе внутренних органов, что сопровождается множеством симптомов, которые сложно устранить. Опухоль характеризуется такими основными симптомами:
- постоянный зуд;

Опухоль Клацкина может вызывать кожный зуд, упадок сил, колебания температуры тела, обесцвечивание кала и мочи. - болезненные ощущения в печени;
- физическая слабость;
- постоянно высокая температура тела;
- изменение цвета урины и кала.
Основным явным признаком опухоли является механическая желтуха, которая указывает на нарушенный отток желчи.
Не всегда у пациента присутствует вся вышеперечисленная симптоматика. Как правило, возникает несколько симптомов, которые неярко выражены. Немало пациентов жалуется на резкую потерю в весе без каких-либо на то причин, а другие вовсе не испытывают никаких перемен. Но у всех больных независимо от степени патологии, развивается желтуха, которая четко указывает на онкологическое заболевание.
Вернуться к оглавлениюДиагностические процедуры
Чтобы выявить холангиокарциному, следует пройти ряд медицинских процедур. К ним относятся инструментальные и лабораторные тесты. В первую очередь следует сдать кровь на общий анализ. При новообразовании в результатах будет увеличен билирубин и щелочные фосфатазы. Нередко опухоль провоцирует повышение лейкоцитов, особенно при воспалении. Пациент проходит анализ онкомаркерами в крови.
Эффективными являются инструментальные методы диагностики, которые состоят из ультразвукового исследования, компьютерной томографии и позитронно-эмиссионной томографии. Но только посредством ПЭТ возможно выявить злокачественное образование, которое менее 1-го сантиметра. Применяют при диагностике рентгенологический прибор, с помощью которого исследуют желчные протоки. Больному вводят специальное вещество, которое подсвечивается на рентгене, выясняют, насколько закрыты протоки, и в каком состоянии выводное отверстие в кишечнике. При таком исследовании врачи нередко берут ткань на биопсию. К безопасным методам исследования относится магнитно-резонансная томография. Она позволяет выявить наличие образования, его параметры и месторасположение.
Вернуться к оглавлениюМетоды лечения
Оперативное вмешательство
Поскольку заболевание удается выявить только на поздних стадиях, то основным лечением считается оперативное вмешательство. Но не всегда операция помогает в борьбе с патологией и навсегда избавляет человека от заболевания. Если не предпринимать лечебных мероприятий, то больной способен прожить с опухолью не более полугода. При проведении оперативного вмешательства на поздних сроках, выживаемость крайне низкая. Если травмированы кровеносные сосуды новообразованием, то операция противопоказана. В случае целостности и нормального функционирования сосудов, врачи проводят операцию, при которой частично удаляют печень и травмированные части протоков. Процедуру проводят во избежание распространения раковых клеток по организму кровотоком.
Вернуться к оглавлениюПаллиативная техника
Операцию проводят лишь в том случае, если не повреждены протоки желчи и новообразование не задело сосуды. Если оперативное вмешательство противопоказано, то больному назначают лечение паллиативным путем — поддерживающая терапия. Больному показано дренирование путей, лечение с помощью лучевой терапии, применение химиотерапии, шунтирование. Нередко применяется терапия, при которой больного облучают ультразвуковыми лучами.
При сочетании нескольких терапевтических методов, благоприятный исход увеличивается. В среднем пациенты с такой болезнью живут около 5-ти лет. Но если патологический процесс активно прогрессирует в печени, то прогноз неутешительный. При таком поражении противопоказано хирургическое вмешательство, возможно только дренирование. Пациенты с таким отклонением даже с поддерживающей терапией проживают лишь несколько недель.
Вернуться к оглавлениюПрогноз и профилактика
Спрогнозировать исход достаточно сложно, поскольку на патологию влияют многие факторы. В большинстве случаев гибель больного происходит по причине других заболеваний, а не метастазов. Нередко к летальному исходу приводит нарушенное выведение желчи, что провоцирует цирроз. На фоне новообразования в желчных протоках ухудшается иммунитет и атрофируется тканевые структуры многих органов.
Чтобы не допустить появления новообразования в печени и желчных протоках, следует не забывать о профилактических мерах. Они заключаются в правильном и сбалансированном питании. Важно отказаться от спиртного и курения. Человеку рекомендуется регулярно проводить противопаразитарные процедуры. При любых заболеваниях печени и желчных путей стоит незамедлительно обращаться за медпомощью.
 Печень Ещё один сайт на WordPress
Печень Ещё один сайт на WordPress

 (Уже оценили: 7)
(Уже оценили: 7)