Организм человека не может справляться с ядами и токсинами без печени. Но при воздействии этих веществ паренхима печени (ее структура) разрушается. Вредные вещества ничего не сдерживает и они постепенно отравляют все в теле человека. Поэтому вовремя выявленная патология печеночной структуры и лечение — это залог здоровой печени и организма в целом.

Структура печени: строение и функции
Печень расположена в правой верхней части живота под ребрами. Верхняя граница доходит до уровня сосков. Паренхима представляет собой ткань, которая формирует печень. Паренхима состоит из печеночных долек. Доли имеют призматичную форму и входят друг в друга. Между ними находится промежуточное вещество, кровеносные сосуды и желчевыводящие пути. Такая структура оптимальна для человеческого организма, поскольку каждая клетка органа получает достаточное количество крови и у каждой из них есть отвод для синтезированных веществ. Каждая долька в диаметре составляет от 0.7 до 2 мм. Таких составляющих паренхимы насчитывается около 1 миллиона.
Печень выполняет в организме такие функции:
- секреторная — основная функция — выделение желчи и ее транспортировка по желчным протокам;
- эндокринная — синтез и выделение альбумина, глобулина, фибриногена, липопротеинов, протромбина, глюкозы и других веществ;
- метаболическая — нормализует обменные процессы белков, аминокислот, жиров, углеводов, витаминов и гормонов.
Но помимо этого, в печени происходит переработка и усвоение лекарственных средств и стероидов. Она отвечает за поддержание в норме содержания сахара в крови. Кроме этого, она накапливает полезные вещества из продуктов метаболизма. Одно из наиболее ценных свойств печени — это нейтрализация ядов. За это отвечают специальные клетки Купфера, которые связывают вредные вещества и выводят их в кишечник.
Вернуться к оглавлениюВиды изменений
Есть несколько видов изменений печеночной паренхимы: в ее составе, форме или плотности. То, насколько выражены эти изменения и их суть, определяют один из видов:
- очаговые — единичное повреждение или уплотнение;
- локальные — повреждена отдельная однородная часть паренхимы;
- диффузные — поражение паренхимы в целом.
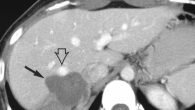
Очагового типа
Очаговые изменения диагностируются при помощи эхографии. Степень эхоотражения подразделяет очаговые поражения на лишенные эхоструктуры, имеющие слабую, сильную и смешанную эхоструктуру. Очаги бывают единичные, множественные и сливающиеся. Если состояние больного ухудшается, может измениться эхогенность очага. Также эхография выявляет появление единичных или множественных кальцификатов (уплотнения высокой эхогенности) в паренхиме. Чаще всего наблюдаются у взрослых, у детей появляются редко. Возникают у пациентов с такими сопутствующими заболеваниями:
- гипомоторная дискинезия желчных путей;
- хронический тип гепатита;
- застои желчи в печени;
- цирроз;
- эхинококкоз;
- малярия;
- туберкулез;
- заражение паразитами;
- сепсис.
Очаговым поражением, лишенным эхоструктуры, является паренхиматозная киста. При эхографии проявляются если их диаметр 3−5 мм, ведь только при таком размере они имеют достаточную эхогенность. Есть несколько типов кистозных новообразований, их выделяют в зависимости от:
- источника возникновения: врожденные и приобретенные;
- способа образования: истинные и ложные, непаразитарные и паразитарные.
Диффузные измененные
Диффузными изменениями являются гепатит (в острой или хронической форме), жировые накопления, цирроз, изменения структуры под воздействием других болезней. У больного гепатитом печень становится больше, но паренхима остается такой же как и была. Но если воспаление усилится, то паренхимная поверхность изменится, из-за чего тонкая печеночная стенка увеличится в размере. При эхографии наблюдается пониженная эхогенность и повышенная звукопроводимость. При гепатите не гомогенное воспаление паренхимы приводит к тому, что эхоплотность может быть высокой на одном участке и низкой на другой.
При циррозе количество пораженных мест с нарушенной эхогенностью значительно увеличивается, ведь гомогенная структура разрушается намного быстрее. Эхоплотность значительно снижается. Размеры таких участков колеблются от 0.5 см до 2 см. Такая неоднородная структура паренхимы печени может быть спровоцирована также застоями в желчных протоках, жировым перерождением паренхимы, нарушенным обменом веществ.
Вернуться к оглавлениюПризнаки и симптомы
Самые частые симптомы поражения паренхимы печени:
- головная боль;
- ощущение тошноты;
- горький привкус в полости рта;
- боль под ребрами в правой части;
- желтый оттенок кожи;
- слабость в теле.
Если у человека есть какие-то из перечисленных жалоб, значит, ему стоит обратиться к врачу, чтобы вовремя выявить причину и начать лечение. Первым исследованием, которое проводится, является УЗИ. В результате могут быть обнаружены различные виды повреждений в однородном строении паренхимы. Диффузные повреждения в незначительном количестве могут указывать на перенесенные недавно вирусные заболевания или плохое питание, они не страшны для здоровья человека. Но если же изменения значительны, это указывает на то, что они вызваны серьезными заболеваниями. Поэтому следует пройти дополнительные лабораторные исследования.
Необходимо знать, какие существуют признаки изменений структуры печени. Желтуха, вызванная нарушениями паренхимы, проявляется так:
- склеры окрашиваются в желтый, за ними слизистая неба и кожа (может иметь красные и зеленые оттенки);
- кожа воспаляется и зудит;
- обесцвечивается кал и темнеет моча;
- повышается температуру тела;
- человека тошнит, возникает рвотный позыв;
- болят мышцы и суставы.
У очаговых воспалений печени также есть характерные признаки:
- кальцификаты в печени (уплотнение, состоящее из солей кальция)
- кисты печени.
Причины возникновения печеночной паренхимы
Так как основным симптомом является желтушность кожи, необходимо разобраться как она возникает. Ее вызывает неправильное функционирование клеток печени (гепатоцитов). Они отвечают за связывание билирубина с глюкуроновой кислотой (превращение его из непрямого в прямой). Если печень повреждена или воспалена, это влияет и на ее клетки, которые в результате повреждения не способны захватывать билирубин. Из-за накопления этого пигмента в крови возникает желтуха. Еще одна причина такого симптома — застой желчи.
Существует ряд первопричин развития патологии печени:
- инфицирование вирусами (вирусными гепатитами);
- отравление токсинами (в быту, на промышленном производстве, во время лечения) и алкоголем;
- сепсис, который вызывает недостаток кислорода в клетках;
- аутоиммунный вид гепатита (иммунная система атакует печеночную паренхиму антителами).
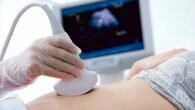
Ультразвуковое исследование
Ультразвуковое исследование (УЗИ) основывается на том, что ткани человеческого тела способны отражать ультразвуковые волны. Каждая составляющая организма отражает эти волны в большей или меньшей степени и у каждой из них есть свой нормальный показатель отражения. При воспалительных процессах он может изменяться. На основе этих данных врачи определяют опухоли, камни, абсцессы, присутствие паразитов в печени, травмы паренхимы печени. Процедура проведения исследования очень простая. Пациент принимает лежачее положение. Он ложится либо на спину, либо на левый бок (лежа на правой части тела обследование проводится редко). Доктор наносит гель на кожу в правом верхнем квадранте живота и осматривает область УЗ-датчиком.
Плюс УЗИ в том, что оно не требует специальной подготовки к процедуре. От пациента требуется лишь за 3 дня до исследования не употреблять в пищу продукты, которые провоцируют усиленное образование газов (бобовые, белокочанная капуста, газировки, темный хлеб, виноград). Рекомендуется проводить УЗИ натощак, так результаты максимально точно отобразят реальную картину заболевания. Но если пациенту противопоказано пропускать прием пищи, как, например, при сахарном диабете, то не стоит отступать от указаний врача.
Вернуться к оглавлениюНормальная картина паренхимы на УЗИ
Норму паренхимы оценивают по показателям размеров печеночных долей, очерчености их контуров и структуре. Эти параметры сравниваются с нормой. Так врач узнает, какой сегмент печени поражен. Если у человека наблюдаются такие размеры, значит его печень здорова:
- размер правой доли — не больше 12.5 см;
- размер левой доли — не больше 7 см;
- диаметр портальной вены — не больше 13 мм;
- общий желчный проток — не больше 6−8 мм;
- края печени — ровные.
Эхографические признаки патологий
На патологию может указывать повышенная эхогенность и неоднородная эхоплотность. Такие признаки подразумевают серьезные болезни печени: цирроз, гепатит, жировой гепатоз. В таком случае необходима биопсия дефектных участков паренхимы. Только так врач сможет точно определить причину проблемы. Если же проявления повышенной эхогенности комбинируется с очаговыми воспалениями, это указывает на абсцесс, гематомы или метастазы в печени. Такие процессы иногда указывают на лимфому.
Вернуться к оглавлениюДругие методы диагностики
Для того, чтобы получить адекватные результаты исследований, недостаточно провести больному только ультразвуковую диагностику и эхографию. Обследование должно быть комплексным и включать в себя:
- общие анализы: крови, мочи, кала;
- биохимическое исследование крови;
- ИФА, ПЦР, которые выявляют антитела способные противостоять вирусам, их ДНК или РНК и тем самым подтверждают роль в развитии заболевания.
- томография (КТ);
- биопсия печени с гистологическим исследованием фрагмента пораженного участка, делается при подозрении на цирроз (образование фиброзных узлов в печени).
Регенерационная способность
Регенерация паренхимы печени активизируется в ответ на гибель ее клеток. В регенерирующих клетках содержится большой запас гликогена и нормальные органеллы. Основным проявлением регенерационных процессов является ускоренное деление клеток печени. Благодаря этому тонкая печеночная поверхность разрастается и заменяет собой отмершие участки. Так же могут восстанавливаться и желчные протоки. В особо тяжелых случаях, когда печень повреждена необратимо, пациенту требуется трансплантация.
Вернуться к оглавлениюЛечение изменений
Лечение имеет цель выявить первопричину патологий печеночной структуры и устранить ее. Если у пациента обнаружено вирусное заболевание (гепатит), то ему назначают противовирусные препараты («Виферон», «Альфаферон»). При аутоиммунных заболеваниях больному полагается пить иммуносупрессивные препараты («Азатиоприн», «Преднизалон»). Запрещается употреблять алкоголь, чтобы не усугублять состояние паренхимы. В дополнение к основному лечению, назначаются аминокислоты, фосфолипиды и витамины. Фосфолипиды отвечают за ускоренное восстановление клеточной структуры, аминокислоты и витамины — за устранение дефицита полезных веществ.
В комплексе с медикаментами всегда идет соблюдение строгой диеты. Полностью исключаются из рациона острые, соленые, жареные и жирные блюда. Для того, чтобы помочь печени очиститься, следует кушать больше продуктов с повышенным содержанием клетчатки и калия. Эффективно заживляют печень и травяные сборы, отвары, настои. Народные средства, которые используются для восстановления печени: сок тыквы с медом, сок сливы, отвары корня цикория, шиповника, овса.
 Печень Ещё один сайт на WordPress
Печень Ещё один сайт на WordPress
 (Уже оценили: 5)
(Уже оценили: 5)