- 1 Что это такое?
- 2 Причины
- 3 Пути попадания инфекции
- 4 Группы риска
- 5 Классификация
- 6 Симптомы
- 7 Осложнения
- 8 Диагностика абсцесса печени
- 9 Анамнез
- 10 Физикальный осмотр
- 11 Лабораторная диагностика
- 12 Инструментальные методики
- 13 Лечение
- 14 Диетотерапия
- 15 Медикаменты
- 16 Хирургия
- 17 Прогноз
- 18 Профилактика
В результате отрицательного воздействия экзогенных (травмы) или эндогенных (другие патологии) факторов на печени может образовываться полость, наполненная гноем. Абсцесс печени проявляется сильными болями справа в межреберье, жаром, пожелтением верхних слоев дермы. Недуг диагностируется по результатам УЗИ, КТ печени, клинических исследований биологических жидкостей. Обязательно проводится сбор анамнеза и осмотр пациента. Абсцесс лечится консервативно с применением антибиотиков или хирургически со вскрытием нагноения. Если терапия – своевременная, то прогноз – благоприятный.
Что это такое?
Абсцесс печени относится к деструктивным патологиям, при которых в очаге воспаления разрушается печеночная ткань с формированием полости с гноем. Существует не одна причина, провоцирующая образование абсцессов в печени. Самые распространенные – аппендицит, сепсис, желчнокаменная болезнь. Современные методы диагностики позволяют своевременно выявить заболевание, а малоинвазивные техники лапароскопического или тонкоигольного дренирования и качественное консервативное лечение помогают избавиться от абсцесса с минимальными последствиями.
Абсцессы печени классифицируются по нескольким признакам. Они могут локализоваться в правой или левой дольке органа и бывают:
- единичными – локализованными в одном месте;
- множественными – распространенными по всей паренхиме.
Спровоцировать абсцесс способны паразиты и бактериальные инфекции. Самая частая патология по распространенности – амебный абсцесс печени, который встречается при поражении толстой кишки дизентерийной амебой. Патоген заносится в печень по портальному кровотоку.
Абсцессы печени бывают разных размеров и чаще диагностируются в качестве вторичного заболевания у лиц мужского пола в возрасте 30-45 лет. У детей абсцессы диагностируются редко.
Вернуться к оглавлениюИсход течения заболевания разный от случая к случаю и зависит от своевременности обнаружения и излечения, наличия сопутствующих болезней и осложнений.
Причины
Основные провокаторы абсцессов в печени – инфекции бактериального и паразитарного типа. Разрушительное действие на орган оказывают следующие бактерии:
- стафилококк или стрептококк;
- кишечная или синегнойная палочка;
- протея или клебсиелла.
Паразитарный абсцесс провоцируют:
- дизентерийная амеба Entamaeba histolytica;
- аскариды;
- эхинококк и альвеококк.
Пути попадания инфекции
Наиболее вероятные способы проникновения патогена в печень с развитием абсцесса следующие:
- По желчевыводящим каналам. Факторы риска возникновения холангиогенной гнойной сумки:
- наличие конкрементов в желчном пузыре и его протоках;
- длительное воспаление пузыря или желчевыводящих путей;
- злокачественные опухоли во внутри- и внепеченочных желчных каналах.
- Через кровь по таким сосудам:
- по печеночным венам, идущим от органа к сердцу;
- по портальной вене, передающей кровь от непарных органов (поджелудочной, желудка, селезенки, 12-перстного отростка и кишечника).
- При воспалении ближайших органов, таких как:
- аппендикс (аппендицит);
- перегородки соединительной ткани, расположенные в толстокишечном просвете (дивертикулит);
- толстокишечный отдел (неспецифический язвенный колит);
- региональные листки брюшины (гнойный перитонит).
- Травмы печени:
- наружные, при открытых ранениях живота в результате ДТП, высотных падений, драк;
- внутренние, как последствия операций на внутренних органах и заражения организма бактериями или паразитами.
Группы риска
- мужчины возрастом 20-35 лет: амебный абсцесс печени, спровоцированный инвазией тканей органа кишечной одноклеточной амебой;
- мужчины от 40 лет: бактериальный абсцесс, спровоцированный инвазией печеночной паренхимы болезнетворными бактериями;
- больные с воспалениями регионарных внутренних органов: холангиогенные гнойные капсулы, вызванные холангитом, холециститом, панкреатитом и т. п.
Классификация
Подразделение абсцессов печени на подформы и подтипы осуществляется по нескольким критериям:
- Число гнойных полостей:
- одиночные;
- множественные.
- Локализация:
- праводольчатый (2/3 всех случаев);
- леводольчатый.
- Тип возбудителя:
- бактериальный;
- паразитарный.
- Путь передачи:
- по кровеносным сосудам: портальным – через ветви воротной вены;
артериальным – через печеночные артерии; холангиогенные – через желчевыводящие пути; - контактные – при разрывах капсул с гноем, локализованных в желчном пузыре, при открытом травмировании тканей печени;
- посттравматические ишемического типа — при закрытых, тупых травмах живота;
- криптогенные – с невыясненным источником инфицирования.
- Происхождение:
- первичные – развившиеся на здоровой ткани;
- вторичные – развившиеся вследствие другой болезни, например, на фоне: нагноения кист; инфицирования очагов распада опухолей разного характера; развития гнойных туберкулезных или сифилитических гранулем.
Отдельно классифицируется амебный и пиогенный абсцесс в печени, по причине его наибольшей распространенности. Пиогенная форма развивается на фоне внутрибрюшного инфицирования органа у пациентов среднего и пожилого возраста. Характеризуется симптомами, схожими с патологиями легких. Сильные боли и спазмы живота возникают редко. Амебная форма развивается в молодом возрасте и всегда сопровождается болями справа в межреберье и лихорадкой. Обусловлена патология проникновением одноклеточного организма Entamoeba histolytica из толстокишечного отдела.
Вернуться к оглавлениюСимптомы
Клиническая картина заболевания развивается в 2 этапа. Наиболее частую картину первых симптомов наполняют проявления общей интоксикации организма. Позже развиваются специфичные симптомы, характерные абсцессу, вызывающему серьезные сбои в работе печени.
Симптоматика 1-го этапа развития абсцессов:
- постоянное подташнивание, которое заканчивается рвотой;
- повышение температуры тела;
- повышенное выделение липкого пота, преимущественно в области лица и шее;
- головокружения и постоянные мигрени;
- снижение остроты зрения с появлением галлюцинаций;
- общая ослабленность, недомогание;
- отказ от еды.
Симптомы 2-й стадии заболевания:
- интенсивные боли в области проекции печени – справа в подреберье;
- визуальное увеличение объемов живота из-за скопления избыточной жидкости в тканях брюшной полости (асцит);
- пальпируемое увеличение печени и селезенки;
- желтушность кожных покровов (проявляется при значительном увеличении объема гнойных масс);
- истощение (вплоть до анорексии);
- геморрой;
- потемнение мочи, осветление каловых масс с примесями крови (не обязательно).
Осложнения
При абсцессе печени наиболее часто развиваются тяжелые последствия, такие как:
- Прорыв гнойника разной локализации:
- в брюшную полость, что провоцирует воспаление брюшинных листов (перитонит);
- в любой ближайший орган (обычно в любой кишечный отдел или желудок);
- в плевру грудной полости (плевральный перитонит);
- в перикардиальную сумку с развитием острой сердечной недостаточности и замедлением циркуляции крови из-за сдавливания сердца гнойным субстратом;
- в бронх легких.
- Кровотечение из печеночных сосудов.
- Накопление гноя у мышечной перегородки, разъединяющей грудину и брюшину с развитием диафрагмального абсцесса.
Диагностика абсцесса печени
Для диагностирования абсцессов в печени применяется несколько исследований. Одновременно проводится дифдиагностика гнойных сумок в печеночной паренхиме с диафрагмальным абсцессом, гнойным воспалением плевры или желчного пузыря.
Вернуться к оглавлениюАнамнез
Предварительный диагноз ставится на основании данных семейного анамнеза и истории болезни пациента. Врач анализирует ответы на вопросы относительно времени появления, длительности и характера жалоб, таких как боли и тяжесть справа в межреберье, жар, озноб с мышечной и кожной дрожью.
При обнаружении в истории болезни пациента иных хронических патологий врач уточнит, были ли у больного воспаления в органах брюшины и септические патологии по типу инфекционных заболеваний кровеносной системы. Непременно следует сообщить доктору о наличии наследственных, передающихся от родителей к детям, патологий. Вредные привычки, прием серьезных медпрепаратов, наркотических веществ, наличие опухолевых заболеваний, контактов с сильнодействующими отравляющими и токсическими веществами также имеют значение в анамнезе пациента.
Вернуться к оглавлениюФизикальный осмотр
Доктор оценивает внешние особенности и изменения в теле человека:
- определяется снижение веса;
- меряется температура тела;
- пальпируется и прослушивается живот.
Если имеется патология печени, при прощупывании живота обнаруживаются признаки повышенной болезненности в зоне проекции органа с максимальной локализацией неприятных ощущений у самого абсцесса. При простукивании обнаруживается глухой звук и шумы в печени.
Вернуться к оглавлениюЛабораторная диагностика
В обязательном порядке проводятся клинические исследования биологических жидкостей пациента. Сдаются на анализ следующие пробы:
- кровь – для выявления анемичных признаков, уровня гемоглобина, лейкоцитов, печеночных ферментов, свертываемости, количества холестерина и его фракций;
- моча – для оценки общих нарушений в организме.
Инструментальные методики
Наиболее точными при абсцессе в печени являются следующие аппаратные исследования:

- Рентген внутренних органов брюшины – для выявления характерных признаков абсцесса в виде округлой полости, четко ограниченной по краям от нетронутой процессом ткани. Внутри капсулы обнаруживается жидкий субстрат, над которым возвышается пузырек воздуха.
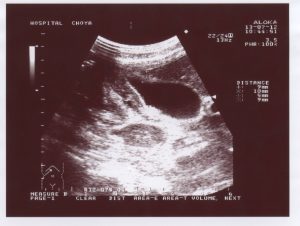
- УЗИ печени – для постановки предварительного диагноза и определения величины абсцесса, его очаговости.
- КТ и МРТ – для уточнения диагноза, выявления точного количества абсцессов разной величины и установления причины развития заболевания.
- Пункционная биопсия печени, проводима под контролем УЗИ. Суть процедуры: прокол печеночных тканей в гнойной сумке с последующим отбором некоторого объема ее содержимого. Затем проба анализируется под микроскопом. Чрескожная биопсия позволяет определить причину и диагноз с точностью в 100%.
- Диагностическая лапароскопия, основанная на осмотре брюшины посредством сверхчувствительного зонда с камерой. Выявляет абсцесс с высокой точностью, но без уточнения величины и анализа содержимого. Процедура отличается травматичностью и высоким риском разрыва гнойной капсулы с излитием его содержимого в брюшную полость. Проводится крайне редко и только при противопоказаниях к применению других методов.
Лечение
Терапевтическая схема подбирается индивидуально. Небольшие, единичные и множественные мелкие капсулы лечатся консервативно. Тактика основана на устранении первопричины, приведшей к образованию гнойника, и самого абсцесса. В обязательном порядке назначается лечебная диета №5 и курс восстановительной терапии.
Если необходимо хирургическое вмешательство, преимущественно выбирают малоинвазивные методы, например, эндоскопическое дренирование. Но при сложной локализации предпочтение отдается традиционной лапаротомии со вскрытием гнойного очага.
Больные с этим заболеванием наблюдаются у гастроэнтерологов, хирургов, инфекционистов.
Вернуться к оглавлениюВажно! Лечение народными рецептами при печеночных абсцессах – запрещено!
Диетотерапия
Назначается диета со столом №5, принципы которой:
- Дробное питание – 6 раз в день.
- Малые порции – по 350 мл.
- Небольшие перерывы – до 3-х часов.
- Полное исключение таких продуктов, как:
- острые, жирные, жареные, копченые, грубые, то есть трудноперевариваемые блюда;
- продукты, обогащенные клетчаткой, что характерно для зерновых культур, свежих овощей с фруктами;- мороженое, шоколад, сдобные булки, печенье, торты.
- Минимизация количества употреблеемой соли – до 3-х г в день.
- Обогащение меню белоксодержащими продуктами, чтобы в организм поступало 0,5-1,5 г протеина на каждый 1 кг массы тела заболевшего человека в сутки. Поэтому обязательно выберите и включите в рацион мясные блюда, молочные продукты, бобовые культуры.
- Обеспечение витаминизированного питания с обогащением рациона продуктами, насыщенными микроэлементами, такими как магний с цинком, а также витаминами группы В, С, А, К. В ежедневном меню должна присутствовать рыба, бананы, гречка, определенные фрукты с овощами (в отварном или запеченном виде).
Медикаменты
Медикаментозное лечение направлено на оказание искоренения первопричины и купирование симптоматики болезни. Применяются такие схемы:
- Этиотропная терапия. Чтобы уничтожить возбудителя, назначаются антибиотики (при абсцессе вызванном бактериями). Примеры:
- цефалоспориновые III модификации: «Цефртиаксон», «Цефоперазон»;
- фторхинолоновые III и IV модификации: «Норфлоксацин» с «Ципрофлоксацином» или «Левофлоксацин»;
- пенициллиновые защищенные: «Аугментин», «Амоксиклав».
Для избавления от паразитов назначается противопротозойные препараты, например, «Метронидазол».
- Симптоматическая терапия, основанная на проведении:
- внутривенной детоксикации раствором Рингера или 5%-ой глюкозой в 200 мл физраствора;
- обезболивания «Ибупрофеном» или «Но-шпой»;
- чистки печени и всего организма энтеросорбентами, например, «Смектой», «Энтеросгелем»;
- купирования рвоты «Церукалом» или «Метоклопромидом».
- Кровеостанавливающая терапия, основанная на приеме «Викасола» или натриевого этамзилата.
Дозировки и длительность курса лечения препаратами подбираются индивидуально лечащим врачом.
Вернуться к оглавлениюХирургия
Показания к проведению операции:
- сложные случаи и абсцессы с осложнениями;
- низкая эффективность консервативного лечения сроком в 4-6 месяцев;
- прочие острые медпоказания.
Выбирать приходится из следующих техник:
- Чрескожное дренирование печеночного абсцесса. Суть: введение в нагноившуюся полость двух резиновых трубок для подачи жидкого антибиотика и вывода содержимого абсцесса наружу. Длительность процедуры – 3-4 дня.
- Классическая лапаротомия. Суть техники: удаление множественных абсцессов через разрез в брюшной полости. Назначается при тяжелых осложнениях. Через разрез вынимается печень, из ее паренхимы вскрываются все абсцессы с аспирированием содержимого. Пустая, высушенная полость вырезается до здоровой ткани, а образованные раны ушиваются.
Прогноз
Исход болезни зависит от формы, запущенности и осложненности патологии. Одиночные абсцессы при своевременной терапии быстро лечатся до полного выздоровления. Множественные гнойные капсулы в большинстве случаев приводят к летальному исходу.
Вернуться к оглавлениюПрофилактика
Меры по предупреждению заболевания основаны на недопущении инфицирования организма амебами. Принципы профилактики:
- соблюдение личной гигиены, а именно мытье рук после туалета и улицы, перед едой;
- употребление только чистых овощей, фруктов, воды.
Предупредить нагноение, вызванное бактериями, можно своевременным лечением патологий, способных спровоцировать его появление, таких как:
- желчнокаменное заболевание;
- аппендицит с воспалением аппендикса.
 Печень Ещё один сайт на WordPress
Печень Ещё один сайт на WordPress
 (Уже оценили: 4)
(Уже оценили: 4)